
1. 体温的正常范围
发热是指机体在致热源作用下或各种原因引起体温调节中枢的功能障碍时,体温升高超出正常范围。
正常范围一般为 36~37 ℃ ,波动不超过 1 ℃。
诊断学(第 8 版)上未提及成人、儿童有何体温差异。但女性月经前及妊娠期体温略高,老年人因代谢率偏低体温会略低。测量值因方法不同会略有差异。
诊断学(第 8 版)指出:腋测法正常值为 36~37 ℃,口测法正常值为 36.3~37.2 ℃,肛测法正常值为 36.5~37.7 ℃ [2]。
2. 发热如何分级?
以口腔温度为标准,可将发热分为 4 个等级:
低热:37.3~38 ℃,中等度热:38.1~39 ℃,高热:39.1~41 ℃,超高热:41℃ 以上 [2]。
同时,2016 年版意大利《SIP 指南:儿童发热管理》指出:建议儿童年龄 <4 周,使用数字体温计测量腋温;年龄 ≥ 4 周,使用数字体温计或红外线温度计测量腋温 [3]。
3. 发热 ≠ 体温过高
发热并非一种疾病,它有助于机体抑制病原体的生长繁殖,促进中性粒细胞数的升高及 T - 淋巴细胞的增殖等来对抗感染。
目前并无证据显示发热(非体温过高)会引发诸如大脑损伤等不良后果。机体在不脱水、且有一个开放环境散热的前提下,会将体温调控在相对安全的范围[1]。
然而,体温过高则是机体稳态紊乱的表现,此时机体产热量大于散热量,呈现皮肤干燥发烫、中枢神经系统症状(谵妄,抽搐和昏迷)等特征。
体温过高应及时处理,当体温高于 40 ℃ 的时候,与发热相关的不良结局风险将上升 [4]。
退热时机
把握退热时机
退热处理属于对症治疗,治标不治本,在使用药物退热时需多方考虑 [1]。
1. 药物退热讲时机
(1)看体温变化
笔者未查找到成人使用药物退热的体温范围推荐,该部分主要就「儿童」及「危重症患者」进行讨论。
2011 年版美国 AAP《儿童发热及退热药使用》指南指出:高于 38.3℃ 可使用退热药物以提升孩子的整体舒适度 [4]。
2016 年版《中国 0 至 5 岁儿童病因不明急性发热诊断和处理若干问题循证指南》指出:肛温 ≥ 39.0℃ (口温 38.5℃,腋温 38.2℃),或因发热出现了不舒适和情绪低落的发热儿童,推荐口服对乙酰氨基酚或布洛芬退热 [5]。
发热已被证明与 ICU 患者死亡独立相关。体温持续过高(> 40℃)可能会加重脑水肿和诱发多器官衰竭。普遍认为体温>40 ℃ 需要使用药物降温和/或物理降温。常用退热药为非甾体抗炎药。
然而,对于体温在 38.3 ℃~40 ℃ 之间的重症患者没有一致的管理意见 [6]。
(2)看发热者的精神状态、行为变化等
以发热儿童为例,退热治疗的首要目标是提升孩子的整体舒适度,当出现活动、睡眠以及行为改变时,可使用药物退热 [4]。
儿科医生重点强调儿童的是整体舒适性和危重疾病的症状,并非一度强调正常体温。
2. 退热方式有几种?
(1)物理降温
减少穿着衣物和保持所处环境凉爽是治疗发热的良好的非药物方法。同时还需补充足够的水分。温水擦浴可以降低体温[1,4]。
(2)药物退热
成人退热药可选择:非甾体抗炎药(对乙酰氨基酚、布洛芬、阿司匹林、双氯芬酸钠等)、糖皮质激素(地塞米松、甲强龙等,用于急性炎症反应综合征或病情严重者,非常规用药)。
儿童退热药:仅推荐对乙酰氨基酚和布洛芬,且不推荐对乙酰氨基酚、布洛芬联合或交替使用进行儿童退热 [3,7]。
Cochrane 系统评价[8]显示,对乙酰氨基酚联合布洛芬或与布洛芬交替使用,降低体温比单用其中任一药物效果要好,但不能改善舒适度。
有研究表明:虽然在对乙酰氨基酚退热基础上联合温水擦浴短时间内退热效果更好,但会明显增加患儿不适感。
所以,也不推荐联合药物退热基础上使用温水擦浴退热,更不推荐冰水或乙醇擦浴方法退热 [5,9]。
退热治疗
掌握退热方法
面对发热患者,临床上更着重于查找致热源,进行对因治疗。
临床上将发热病因分为感染性与非感染性两类,而以感染性发热多见 [2]。发热诊断是个复杂过程,笔者就不在此一一赘述,仅附上发热诊断流程图以作参考。
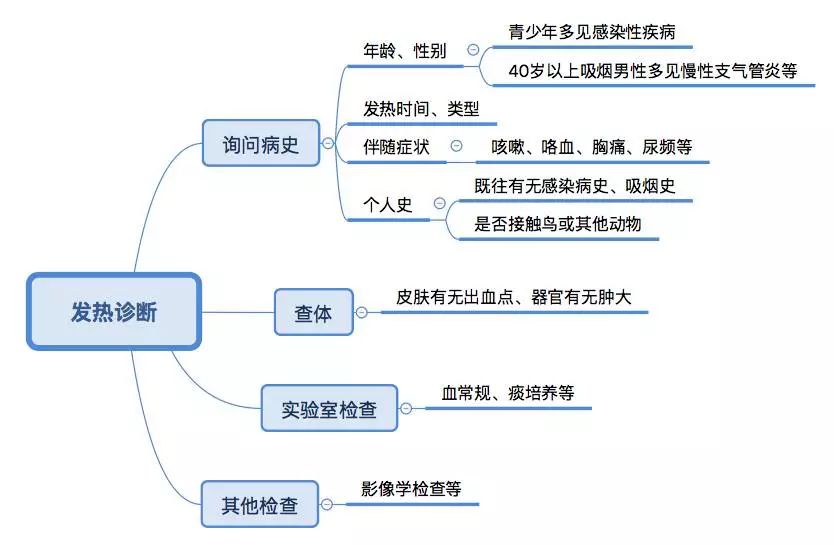
(点击图片查看大图)
小结
以国内指南为参考:儿童肛温 ≥ 39.0℃ (口温 38.5℃,腋温 38.2℃),或因发热出现不舒适、情绪低落,可使用药物退热;危重症患者体温>40 ℃ 需要使用药物(非甾体抗炎药)降温和/或物理降温。
儿童退热药推荐对乙酰氨基酚、布洛芬,成人退热药包括非甾体抗炎药、糖皮质激素(非常规用药)。
不推荐退热药联合或交替使用,不推荐药物退热基础上联合擦浴降温。
退热是对症治疗,临床更应着重查找致热源,进行对因治疗。